LAS VACUNAS SALVAN VIDAS
VACUNA VARICELA: ¿ES TIEMPO DE INMUNIZACIÓN UNIVERSAL?
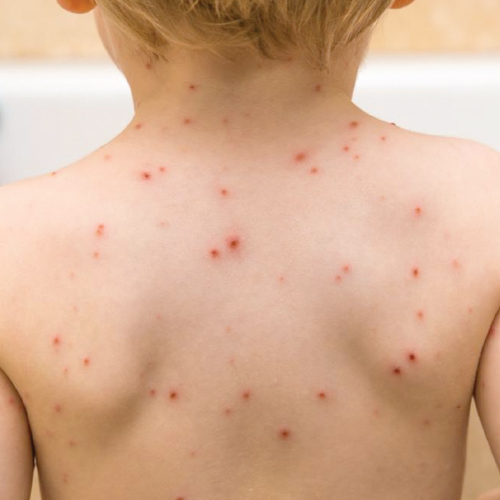
El virus varicela zóster (VVZ) es el agente causal tanto de la varicela como del herpes zóster. Es un virus DNA doble hebra, envuelto, perteneciente a la familia Herpesviridae, cuyo genoma se codifica para más de 70 proteínas, incluyendo proteínas regulatorias y proteínas estructurales de virion y de glicoproteína. Es exclusivo del hombre y altamente neurotrópico.
Es capaz de desarrollar latencia en ganglios sensitivos dorsales y nervios craneales, mantiene su genoma circular en número de 2 a 9 copias en el 1 a 7% de las neuronas de un individuo, mantiene transcripción del gen ORF63 en forma temprana y abundante, siendo capaz de reactivarse como herpes zóster.
El mecanismo de transmisión es a través de la inhalación de partículas virales aerosolizadas que ingresan por vía aérea y por contacto directo con lesiones activas en un hospedero susceptible. El virus se inocula desde las células epiteliales respiratorias donde ingresa a los linfocitos T del tejido linfoide tonsilar en el anillo de Waldeyer.
Durante el período de incubación, que va de 10 a 21 días, el virus es transferido a la piel donde replica y puede replicar en órganos con sistema reticuloendotelial como hígado y bazo. La replicación en la célula epidérmica causa el rash característico. Se detecta en sangre 4 a 6 días luego de la infección y después en una 2ª viremia a los 11 a 13 días.
Los individuos inmunosuprimidos, las embarazadas, los recién nacidos y adultos mayores pueden presentar formas graves de varicela o herpes zóster. La infección es endémico-epidémica, ocurriendo brotes en instituciones cerradas.
¿Cuáles son las complicaciones de la infección por VVZ
Las complicaciones las podemos clasificar como:
- A) Mediadas por virus: neurológica, pulmonar, hemorrágica, infección congénita.
- B) Mediadas por bacteria: infección de piel y tejidos blandos, neumonía, sepsis y shock tóxico.
Otras complicaciones descritas son: hepatitis subclínica, síndrome de Reye, trombocitopenia aguda. Complicaciones hemorrágicas: epistaxis, hematuria, hemorragia gastrointestinal, púrpura fulminans. Complicaciones renales: nefritis, sd nefrótico. Complicación articular: artritis viral. Y también existen otras complicaciones mediadas por el virus, que incluyen: miocarditis, pericarditis, pancreatitis y orquitis.
¿Cuál es la carga de enfermedad por VVZ?
En los países desarrollados la incidencia va entre 15.0-16.0/1000 personas-año, con una mayor incidencia en <10 años. Las Complicaciones ocurren en 2 a 4% casos y la tasa de hospitalización va entre 2 a 6/100.000 personas-año, reportándose una tasa de hospitalización entre 2,2 a 4,7/1000 casos de varicela en Estados Unidos, Francia y Reino Unido.
La tasa de mortalidad va entre 0,3 a 0,5/1.000.000 personas-año, lo que representa 2 a 4 muertes por cada 100.000 casos. Se estima que entre el 70 a 90% de muertes ocurren en personas sanas.
Otra de las complicaciones de la varicela constituye el Síndrome de varicela congénita, determinando un riesgo de 1 a 2% por embarazos de 0-20 semanas en países desarrollados.
En los países en vías de desarrollo los datos son escasos y sesgados, con falta de sistemas de vigilancia. Por ejemplo, un estudio en Guinea-Bissau en 2000-2001 reportó 1.540 casos de varicela con tasa de letalidad de 130/100.000 casos; en Sri-Lanka 2000-2001, de todos pacientes con enfermedades infecciosas ingresados se demostró que el 58% de los 1.690 casos fue por varicela, y, otro estudio en la India arrojó una tasa de letalidad de 52/100.000 casos.
La incidencia global de varicela en América Latina es de 2,7/1.000 habitantes, con una tasa de hospitalización de 3,5/100.000 habitantes. En México, la incidencia va entre 2,3-3,8/100.000 habitantes, observándose aumentos cada 3-5 años, un 4,6% de los casos requieren hospitalización y no existe vacunación universal, sólo para grupos de riesgo. En el caso de Perú, no disponen de vigilancia activa ni pasiva, los datos son sesgados a un sólo centro con 1.073 hospitalizaciones en período 2001 a 2011 y con 13 casos de fallecidos. No existe vacunación universal ni grupos de riesgo y se estima un costo promedio de US$764 por paciente. La realidad de Argentina reporta 150.000 a 180.000 casos/año, con una tasa 250 a 450 casos por cada 100.000 habitantes, y aproximadamente 17 muertes por año; cuentan con vacunación universal.
¿Cuál es epidemiología de VVZ en nuestro país?
Chile cuenta con programa de vigilancia centinela desde el año 2006, basado en el diagnóstico clínico en centros de atención primaria en diferentes regiones, determinando una representatividad del 5% a nivel nacional. Entre 2007 y 2018 la incidencia varió entre 16/10.000 habitantes en 2008 a un máximo de 39,4/10.000 en 2011. Los casos se concentran en los niños entre 1 y 9 años. En el primer semestre de 2019 se notificaron 319 casos de varicela en los 21 centros.
Cabe destacar que en 2018 se notificaron 76 brotes de varicela, de los cuales el 60% ocurrieron en instituciones cerradas.
En relación con la carga económica, un estudio realizado en nuestro país evaluó hospitalizaciones en pacientes de 0 a 15 años, en 5 hospitales de referencia de las regiones Metropolitana y de Valparaíso, durante el período 2011-2015, y demostró 685 casos con mediana de 3 días de hospitalización, en que un 6% de los pacientes requirieron ingreso a cuidados intermedios. Los principales diagnósticos de egreso fueron infección de piel y tejidos blandos en un 28%, alteraciones neurológicas en un 7% y shock séptico 3%, con una letalidad de 0,4%, representando un costo promedio de USD$392 por episodio, sólo en costos directos, sin considerar ausentismo escolar y ausentismo laboral de los padres por enfermedad de hijo.
Respecto de las principales complicaciones que conlleva la hospitalización, los resultados descritos en el estudio anterior se correlacionan con otro realizado previamente, en el período 1997-1999.
¿Cuáles son los beneficios de vacunar?
Si bien la erradicación del VVZ no es posible con las vacunas disponibles, al ser de virus vivo atenuado, neurotrópicas con posibilidad de reactivación viral causante de herpes zóster, la estrategia de vacunación a grupos de riesgo o forma universal disminuye la incidencia y hospitalizaciones por VVZ y sus complicaciones.
La vacunación universal reduce la frecuencia de enfermedad por VVZ tanto en vacunados como en no vacunados, evitando así las complicaciones descritas. En los individuos que recibieron una sola dosis, la manifestación del cuadro es leve o atenuada siendo menos de 50 las lesiones y posiblemente afebril.
¿Cuáles son los tipos de vacuna contra el VVZ?
La vacuna es una vacuna viva, atenuada, desarrollada en Japón por el Dr. Takahashi en 1974. Contiene cepa Oka en todas vacunas (excepto en Corea del Sur). Se diferencian en el número de unidades formadoras de placas (UFP) que van entre 1.000 y 17.000 y en la cantidad de principio activo por dosis de vacuna.
Se estima que, aproximadamente, 31 millones de dosis por año fueron distribuidas en el mundo, entre 2007 y 2011.
Entre las vacunas disponibles están la vacuna monovalente (Varilrix y Varivax) -licenciada en eficacia y seguridad-, y la vacuna combinada para sarampión, paperas, rubéola y varicela (MMRV), licenciada en base a seguridad y no inferior inmunogenicidad versus MMR + V. Todas tienen licencia para uso en lactantes mayores de 12 meses y, en el caso de algunos países, a partir de 9 meses.
Su registro de uso es para la protección contra enfermedad por varicela y no es indicada para proteger de Herpes Zóster. Se estima una eficacia global de 85-95% en todos casos de niños vacunados con 1 dosis de vacuna varicela monovalente y 99% en los vacunados con 2 dosis.
Se reportaron algunos casos de falla de la vacuna “breakthrough cases”. Fueron casos leves con <50 lesiones, ocurriendo principalmente en niños con sólo 1 dosis.
En nuestro país las dos vacunas registradas son Varilrix y Varivax, ambas vacunas monovalentes contra varicela:
- Varilrix: producida por laboratorio GlaxoSmithKline. Contiene no menos de 2.000 UFP, con licencia de uso en niños de 9 meses. Lo recomendado entre 9 meses a 12 años es una dosis y puede administrarse una segunda dosis a partir de 6 semanas después de primera. Para adolescentes desde 13 años se recomiendan 2 dosis con intervalo de 6 a 10 semanas.
- Varivax: producida por Merck Sharp and Dohme. Contiene 1.350 UFP y está licenciada a partir de los 12 meses para administración subcutánea en región deltoidea o región anterolateral de muslo. Se recomiendan 2 dosis con intervalo mínimo de 3 meses entre las dosis. Para adolescentes y adultos desde los 13 años corresponden 2 dosis con intervalo mínimo de 4 semanas entre sí.
¿En quiénes se recomienda vacuna varicela?
La Organización Mundial de la Salud recomienda la introducción de vacuna varicela en forma rutinaria, en países donde represente una carga de salud pública importante, asegurando coberturas >80%. Si esto no se logra existe el riesgo de desplazamiento etario de la enfermedad hacia grupos mayores, lo que podría aumentar la morbimortalidad por varicela.
Grupos para quienes se recomienda:
- Contactos de paciente inmunosuprimidos, para prevenir adquisición de VVZ y subsecuente transmisión al paciente.
- Enfermos crónicos, especialmente quienes sufren fibrosis quística, displasia broncopulmonar, daño pulmonar crónico, cardiopatías congénitas complejas, enfermedades cutáneas diseminadas graves, nefropatía crónica, síndrome nefrótico, diabetes mellitus tipo 1 y en pacientes con uso crónico de ácido acetilsalicílico.
- Personal de salud. Ante ausencia de evidencia de inmunidad (ausencia histórica de varicela o serología IgG para VVZ negativa), y sin tener contraindicación, se recomienda ampliamente la vacunación al personal, especialmente en personal de salud de unidades de neonatología, oncología e intensivo. También en casas de acogida de pacientes inmunosuprimidos.
Otra estrategia es en post exposición -idealmente dentro de las primeras 96 horas del contacto-, en mayores de 1 año sin antecedente de varicela, y en niños hospitalizados con enfermedades intercurrentes leves.
¿Cuántas dosis de vacuna varicela se recomiendan?
Los países que deciden introducir la vacuna varicela en sus programas deben administrar la primera dosis en rango de 12 a 18 meses. Una dosis ha demostrado reducir la mortalidad y morbilidad severa por varicela, pero no limita la circulación viral ni brotes; mientras que dos dosis tienen mayor efectividad y han demostrado reducir la mortalidad y morbilidad severa, reduciendo número de casos y brotes. El intervalo mínimo varía entre 4 semanas a 3 meses según la vacuna.
La Sociedad Latinoamericana de Infectología Pediátrica (SLIPE) recomienda la administración en todos los países de América Latina y el Caribe en los esquemas nacionales de inmunización, con un esquema de 2 dosis siendo la primera a los 12-18 meses y segunda entre 4 y 6 años.
El Consejo Asesor de Vacunas e Inmunización (CAVEI), recomienda incorporar la vacuna varicela monovalente cepa Oka en esquema de 2 dosis, siendo la primera dosis entre los 12 y 18 meses, y la segunda dosis antes del ingreso a la educación prescolar.
¿Cuáles son las reacciones adversas de esta vacunación?
La vacuna varicela monovalente es bien tolerada. Las reacciones asociadas a la vacunación son poco frecuentes. Las más habituales son dolor, edema y eritema en sitio de la inyección, que ocurre en un 20% de los niños y en el 25% de los adultos y adolescentes, entre 5 y 12 días después de recibirla. Produce fiebre hasta en un 15% de los niños y 10% de los adolescentes y adultos. Un 1 a 3% de pacientes que reciben la vacuna varicela pueden desarrollar un rash localizado consistente en 2 a 5 lesiones en el sitio de la inyección y un 3 a 5% pueden desarrollar un rash generalizado símil al exantema de varicela con pocas lesiones, y puede observarse entre 1 y 4 semanas tras la administración. Las personas que presentan este rash deben permanecer alejadas de hospederos susceptibles de varicela, especialmente inmunosuprimidos, hasta que las lesiones se resuelvan.
Una revisión de estudios de seguridad post licencia de vacuna varicela identificó riesgo de convulsión febril post vacuna con MMRV en lactantes entre 12-23 meses comparado con sujetos MMR + V.
¿Cuándo está contraindicada la vacuna de la varicela?
Además de las contraindicaciones generales de todas las vacunas, es decir, reacción alérgica grave (anafilaxia) tras una dosis previa o bien alergia grave conocida a alguno de sus componentes (por ejemplo, neomicina y gelatina), la vacuna de la varicela, por ser una vacuna viva, está contraindicada en general en las situaciones de inmunodeficiencia y en el embarazo por riesgo de presentar varicela diseminada.
Respecto de la inmunodeficiencia, es importante revisar la guía de vacunación en situaciones especiales para determinar en qué tipo de éstas sí es seguro y recomendable recibir vacuna varicela.
¿Se puede administrar simultáneamente con otras vacunas?
La administración de la vacuna varicela monovalente es segura y con inmunogenicidad no inferior cuando es administrada concomitante con DTPa, DTPa-IPV, influenza, Hib, Hib-VHB, y MMR.
La administración simultánea de vacunas vivas atenuadas con vacuna inactivadas produce tasas de seroconversión y reacciones adversas similares a las observadas en la administración separada de las vacunas.
La vacuna varicela y el PNI
El 4 de octubre de 2019, el Ministerio de Salud anunció la incorporación de la vacuna varicela al Programa Nacional de Inmunizaciones (PNI) a partir de 2020, para lactantes entre 12 y 18 meses, resultando fundamental mantener una adecuada vigilancia epidemiológica para determinar el impacto que tendrá la vacunación rutinaria en la carga de enfermedad de nuestro país.
Bibliografía:
- Virología clínica. Avendaño L. Ferrés M. 2da edición.
- Circular Nº B51 Nº 16: Sistema de vigilancia centinela de varicela, División de Planificación Sanitaria, Departamento de Epidemiología, Gobierno de Chile.
- Recomendación del CAVEI sobre la introducción de vacuna contra varicela al Programa Nacional de Inmunizaciones. Sociedad Chilena de Infectología, julio 2019.
- Marin M, Marti M, Kambhampati A., Jeram S., Seward J. Global Varicella Vaccine Effectiveness: a meta-analysis. Pediatrics 2016; 137 (3)
- Hirose M. The impact of varicella vaccination on varicella-related hospitalization rates: global data review. Rev Paul Pediatr. 2016; 34 (3): 359-366
-Ávila-Agüero M, et al. Varicella epidemiology in Latin America and the Caribbean. Expert Review of vaccines 2017: 17:2, 175-183
- Torres J, De la Maza V, Castro M, Conca M, Izquierdo G, Suau T. Caracterización clínica y económica de hospitilización por Varicela en niños de la Región Metropolitana y de Valparaíso, Chile, Value Heal 22nd Int Abstr B. 2017; 20: A 929
- Abarca K, Hirsch T, Potin M, Perret C, Zamorano J, González C et al. Complicaciones en niños con varicela en cuatro hospitales de Santiago-Chile: espectro clínico y estimación de costos directos. Rev Med Chil. 2001; 129(4)









